Нефропатия у пациента с псориазом

Фото носит иллюстративный характер. Из открытых источников.
В статье описан клинический случай развития нефропатии смешанного генеза на фоне длительного приема метотрексата у пациента с псориазом.
Особенности заболевания
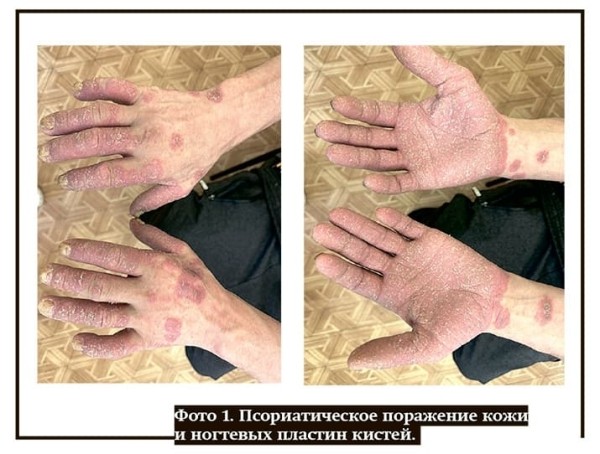
Псориаз (чешуйчатый лишай) — хроническое иммуноопосредованное воспалительное заболевание кожи, при котором также могут поражаться ногти (см. фото 1, 2), суставы и почки. Причина псориаза до конца неизвестна.
Ведущими факторами развития являются генетическая предрасположенность, наличие очагов хронической инфекции (стрептококковая инфекция ротоглотки), нарушение обмена веществ (жирового, углеводного, азотистого), сопутствующие неврологические и эндокринные заболевания, прием ряда лекарственных препаратов, а также курение и алкоголизм. Для псориаза характерна связь с сердечно-сосудистыми заболеваниями, сахарным диабетом, ожирением.

Псориаз наиболее распространен в северных широтах среди европеоидной расы. Мужчины и женщины болеют одинаково часто.
Выделяют два возрастных пика заболеваемости:
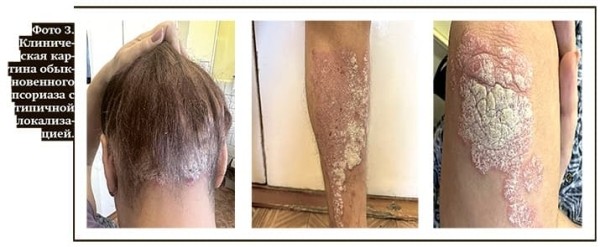
Для заболевания характерно появление на коже папул (узелков) розово-красного цвета, склонных к периферическому росту и слиянию в более крупные элементы-бляшки размером 3 и более сантиметров, покрытые серебристо-белыми чешуйками. Высыпания могут располагаться по всему кожному покрову, но типичная локализация — кожа волосистой части головы, разгибательная поверхность локтевых и коленных суставов, пояснично-крестцовая область (см. фото 3). Субъективно пациентов беспокоит умеренный периодический зуд.
Диагноз выставляется на основании клинической картины, используют граттаж (поскабливание) бляшек с целью выявления псориатической триады. При себорейном псориазе применяют трихоскопию для исключения себорейного дерматита, при псориазе ногтей и поражении складок с целью исключения грибковой инфекции назначают микроскопический и культуральный методы диагностики.
Выделяют ряд причин развития нефропатии у пациентов с псориазом. Во-первых, иммуноопосредованное повреждение почек. Т-хелперы 1-го и 17-го типов являются основными клетками, участвующими в патогенезе псориаза. Они также могут вызвать воспаление в почках, приводя к гломерулярной дисфункции. Во-вторых, поражение почек может быть обусловлено коморбидными заболеваниями при псориазе: артериальной гипертензией, сахарным диабетом, инсулинорезистентностью, ожирением, дислипидемией и метаболическим синдромом. В-третьих, лекарственно-индуцированное поражение почек.
Циклоспорин А и метотрексат, которые являются доказательной базой в лечении псориаза, так как воздействуют на патогенез, обладают нефротоксичностью, которая зависит от дозы и длительности приема.
Купирование болевого синдрома приемом НПВС при псориатической артропатии также увеличивает риск повреждения почек.
Случай из практики
Пациент 1966 г. р., проживающий в Гомеле, поступил в стационарное отделение ГОККВД с диагнозом «псориаз экссудативный распространенный, стадия прогрессии. Псориатический полиартрит, спондилит, активность 1-й степени на фоне ГКС-терапии, стадия 2».
При поступлении предъявлял жалобы на высыпания на коже волосистой части головы, туловища и конечностей, зуд, частые носовые кровотечения, кровотечение из трещины нижней губы. Впервые высыпания появились в 2006 году после психоэмоционального стресса. Кожный процесс сразу носил распространенный характер, сезонности заболевания не отмечалось. Наследственность не отягощена. Периодически проходит амбулаторное лечение у врача-дерматовенеролога в ГОККВД, последняя госпитализация — в 2016 году. Наблюдается у ревматолога около 16 лет с диагнозом «псориатический полиартрит».
Настоящее обострение 3 месяца, очаги поражения пациент смазывал мазью бетасалицилик, эффект незначительный. 16 лет принимает метотрексат по поводу суставного синдрома: 6 лет — 7,5 мг/нед., 10 лет — 15 мг/нед. С августа 2022 года отменен прием метотрексата в связи с панцитопенией. Принимает медрол 7 мг/сут. на протяжении 2-х месяцев по назначению врача-ревматолога, болевой синдром не беспокоит, однако ухудшился кожный процесс.
Сопутствующая патология: ИБС: стабильная стенокардия напряжения, атеросклеротический кардиосклероз. В 1993 и 2009 годах перенес инфаркт миокарда. В 2009 году проведено стентирование правой коронарной артерии, в 2016-м — передней межжелудочковой ветви. Страдает артериальной гипертензией. В 2017 году перенес атеротромботический ИГМ в ПКБ, последствие — выраженный спастический левосторонний гемипарез. По сопутствующей патологии принимает молсидомин 4 мг по 1 таблетке 2 раза в день, берлиприл 10 мг по 1 таблетке 2 раза в день, карведилол 6,25 мг по 1 таблетке 2 раза в день под контролем ЧСС, предуктал 80 мг по 1 таблетке в сутки.
Объективные данные. Общее состояние больного удовлетворительное. Сознание ясное. Телосложение правильное. Лимфоузлы не пальпируются. Температура тела 36,5 ° С. Костно-мышечная и суставная система: деформированы МФС кистей, стоп, ограничение движения в тазобедренных суставах, передвигается при помощи ортопедической трости. Над легкими дыхание везикулярное, ослабленное в нижних отделах, хрипов нет. ЧД 16 в мин. Тоны сердца приглушены, ритмичные. Пульс 76 ударов в мин., ритмичный твердый. Артериальное давление 140/80 мм рт. ст. Стул ежедневный, оформленный. Мочеиспускание свободное, безболезненное. Живот мягкий, безболезненный. Отечность голеней и стоп.
Локальный статус: сыпь носит распространенный характер с поражением кожи волосистой части головы, лица, туловища, верхних и нижних конечностей, симметричная, мономорфная, представлена крупными бляшками застойно-красного цвета, неправильной формы, с четкими границами, выраженной инфильтрацией, корко-чешуйки на поверхности. Псориатическая триада положительная. Ногтевые пластинки пальцев кистей и стоп утолщены, деформированы, грязно-желтого цвета. Площадь поражения — 55 %.
Лабораторные и инструментальные исследования. Общий анализ крови: СОЭ 17 мм/ч, Эр 4.47, Hb 146 г/л, HCT 0,41, MCV 93, MCH 32,7, RDV 14,1, PLT 61, WBC 7,7, эозинофилы 1 %, палочкоядерные нейтрофилы 5 %, сегментоядерные 50 %, лимфоциты 37 %, моноциты 7 %. Глюкоза крови — 3,3 ммоль/л.
Общий анализ мочи: цвет желтый, прозрачная, реакция кислая, относительная плотность 1019, белок 0,14 г/л, глюкоза отр., кетоновые тела отр., эпителиальные клетки 1–3 в п/з, эпителий почечный 0–1–2 в п/з, эритроциты 20–30 в п/з, лейкоциты 2–4 в п/з.
Биохимический анализ крови: общий белок 72, мочевина 7,3, креатинин 100, общий холестерин 4,81, антистрептолизин О 69, общий билирубин 16,7, глюкоза 4,8, ЩФ 109,1, АсАТ 32,3, АлАт 23,4.
Коагулограмма: АЧТВ 30,6 сек, ПВ 18,8 сек, МНО 1,27, ТВ 16,8, фибриноген 1,6 г/л.
УЗИ почек: правая почка: 115×58×45 мм, контуры четкие, ровные, толщина паренхимы 17 мм, дифференцировка паренхимы нарушена, эхогенность слоев повышена равномерно, 1-я ст., положение обычное, ЧЛС: лоханка не расширена, чашечки не расширены, дополнительные образования есть в проекции паренхимы анэхогенные до 22 мм, ЦЭК уплотнен.
Левая почка: 108×50×40 мм, контуры ровные, четкие, толщина паренхимы 18 мм, дифференцировка паренхимы нарушена, повышена равномерно, 1-я ст., положение обычное, ЧЛС: лоханка не расширена, чашечки не расширены, дополнительные образования есть в проекции паренхимы анэхогенные до 16 мм. Мочевой пузырь: объем 30 см3, однородный, стенка не изменена для данного наполнения, устья мочеточников свободны. Области надпочечников не изменены. Заключение: нефропатия, неосложненные кисты обеих почек.
В период прохождения стационарного лечения в ГОККВД в 2022 году пациент был консультирован врачом-нефрологом Гомельской областной специализированной клинической больницы, диагноз: псориатическая нефропатия, ХБП С1.
Медикаментозное лечение: р-р клемастина 0,1 % — 2,0 в/м 1 раз в день, р-р натрия хлорида 0,9 % — 400,0 + р-р фуросемида 4,0 в/в кап., мазь «Синаф» 10,0 — 2 раза в день, крем «Унна» 40,0 — 2 раза в день, салициловая мазь 40,0, мазь серно-салициловая 3,0 — 1 раз в день, гидрокортизоновая мазь 1 % 2,0 — 1 раз в день.
Пациент выписан с улучшением по кожному покрову, бляшки уплостились, посветлели, очистились от корко-чешуек.
Развитие нефропатии в данном случае носит сложный характер, необходимо учитывать, кроме длительного приема метотрексата, атеросклеротический процесс, артериальную гипертензию.
Фото из архива А. Демиденко.
Источник: medvestnik.by
Комментарии закрыты.