Ребенок с лор-патологией на приеме у ВОП и педиатра + аудио

Фото носит иллюстративный характер. Из открытых источников.
Патологии лор-органов очень распространены в раннем детском, дошкольном и подростковом возрасте. При некоторых заболеваниях отмечается высокая корреляция с сезонностью. Например, во время летних каникул увеличивается число травм барабанной перепонки после ныряний и активных игр на воде, в осенне-зимний период возрастает количество тонзиллитов, отитов как осложнений ОРИ. Врачи общей практики и педиатры должны уметь провести грамотный первичный осмотр лор-органов, в том числе с использованием отоскопа, выставить предварительный диагноз и при необходимости направить ребенка к оториноларингологу.
О наиболее часто встречающейся патологии полости уха, носа, носоглотки в своем выступлении на вебинаре для ВОП и педиатров рассказал Константин Баранов, заведующий оториноларингологическим отделением Федерального научно-клинического центра физико-химической медицины ФМБА России, доцент кафедры оториноларингологии РНИМУ им. Н. И. Пирогова, кандидат мед. наук.
Заболевания полости носа и околоносовых пазух
Острый ринит. Классифицируется на катаральный, гнойный, травматический (связанный с механическим и химическим воздействием). Проявляется общими (недомогание, повышение температуры, головная боль) и местными симптомами (нарушение носового дыхания, гиперемия и отек слизистой, выделения из носа, гипосмия, чихание, слезотечение).
Константин Баранов:
Острый ринит может распространяться в виде воспалительной реакции на околоносовые пазухи, привести к синуситу. Некоторые пазухи присутствуют уже с рождения, например, структуры решетчатого лабиринта, верхнечелюстные пазухи, другие появляются по мере роста ребенка. В непосредственной близости к решетчатому лабиринту находятся структуры орбиты, которые тоже могут вовлечься в воспалительный процесс. Все это нужно учитывать при осмотре и лечении ребенка с острым ринитом.
Острый синусит. В этиологии помимо острых инфекций имеют значение такие факторы, как травмы, инородные тела в носу, заболевания зубочелюстной системы, снижение иммунной защиты организма. К клинической симптоматике, выявляемой при остром рините, добавляются болезненность при пальпации или перкуссии в областях проекции околоносовых пазух, патологическое отделяемое в среднем носовом ходе и/или стекающее в носоглотку. Усиливаются отек и гиперемия слизистой носа, гипосмия вплоть до аносмии.
Развитие острого синусита протекает по известному порочному кругу: отек слизистой оболочки блокирует нормальную работу естественных соустий, это приводит к нарушению дренажных функций и оттока отделяемого из носовых пазух, что вызывает еще больший отек и еще большую обструкцию естественных соустий, патологический круг замыкается.
Константин Баранов:
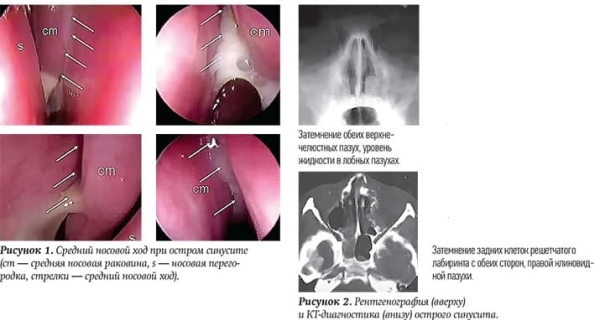
При оценке состояния слизистой полости носа помимо простой визуальной оценки мы можем использовать отоскоп, которым традиционно осматриваем полость уха. Это даст возможность более детально оценить уровень отека слизистой носа, отток отделяемого из среднего носового хода (см. рис. 1).
Иногда сталкиваемся с такими случаями, что выраженным отеком полностью перекрываются средний носовой ход и соустья с носовыми пазухами. В итоге отделяемое, в т. ч. гной, оказывается заблокированным и не может выйти в просвет полости носа. При проведении рентгенологического или КТ-исследования отмечается затемнение носовых пазух (см. рис. 2).
«Риносинусит более 5 дней — поствирусный»
Константин Баранов:
Как правило, воспаление элементов полости носа, околоносовых пазух начинается с активной вирусной инвазии. Мелкие вирусы, например риновирусы, за счет своих размеров и химических свойств легко проникают через защитный барьер слизистой оболочки полости носа, повреждая ее и вызывая воспалительный процесс.
Угнетенная и поврежденная слизистая становится хорошим плацдармом для активной бактериальной инвазии и возникновения уже бактериального воспалительного процесса. Есть даже отдельная нозология — острый бактериальный поствирусный риносинусит. Когда же наступает эта точка?
Если видим усиление симптоматики после 5 дней от начала заболевания либо сохранение риносинусита в течение 10 дней, то с уверенностью можем говорить о наличии бактериального воспаления.
Часто в таких случаях отмечаются две волны, т. е. ухудшение после наступившей более легкой фазы, в т. ч. «двугорбая» температурная кривая. И, естественно, изменения в общем анализе крови (сдвиг лейкоцитарной формулы влево, повышение СОЭ, СРБ и др.).
Лечение ринитов и синуситов. Местное: сосудосуживающие средства (для снижения отека слизистой), промывание полости носа, топические антисептики и АБ-препараты, мукорегуляторы, физиотерапия. Общее: антибактериальная терапия, по показаниям — дезинтоксикационная, дегидратационная, гипосенсибилизирующая, обще-укрепляющая и иммунотерапия. Дренажные процедуры (пункция верхнечелюстных пазух, применение синус-катетера). При осложненном течении — вскрытие околоносовых пазух (функциональная эндоскопическая риносинусхирургия, FESS).
Константин Баранов:
При назначении местных антисептических средств при риносинуситах следует отдавать предпочтение препаратам с широким спектром активности, обладающим противовирусным действием, подавляющим грамположительные и грамотрицательные бактерии, а также грибковую флору.
Аденоидит
При воздействии различных антигенов на слизистую оболочку полости носа и глотки могут развиваться реактивные воспалительные изменения глоточной миндалины лимфоглоточного кольца — аденоидит.
Аденоидит необязательно расценивается как патология.
Константин Баранов:

Ребенок растет, сталкивается с различными триггерными факторами внешней среды, и аденоидная ткань как часть лимфатической системы организма реагирует в том числе воспалением. Согласно клиническим рекомендациям Минздрава России, такое состояние может считаться нормой у детей младше 7–9 лет при отсутствии значимого влияния на качество жизни ребенка и других сопряженных осложнений, например, средних отитов.
Но если мы сталкиваемся с выраженной симптоматикой, наличием обильной слизи, гноя, мощного отека, который начинает перекрывать нормальное прохождение воздуха через верхние дыхательные пути, вызывает храп, назальную обструкцию, это уже патология, требующая активного лечения (см. рис. 3).
Лечение аденоидитов включает:
У совсем маленьких детей не стоит слишком активно промывать полость носа большими объемами растворов — в этом возрасте такие процедуры несут высокий риск развития средних отитов. Ускорить лечение помогает принудительное удаление отделяемого из полости носа с помощью различных аспираторов. А вот с 4 лет можно активно использовать объемное промывание, желательно с помощью предназначенных для этого оториноларингологических устройств.
При выборе различных форм лекарственных средств следует учитывать область их действия. Так, назальные капли действуют на небольшой участок слизистой нижнего носового хода, спреи и аэрозоли увлажняют сегмент слизистой передних отделов полости носа. Однако при этом лишний носовой секрет, слизь не элиминируется. При объемном промывании с помощью специальных устройств раствор равномерно заполняет одну половину носа и полностью вытекает из другой, что обеспечивает удаление носового секрета вместе с патогенной флорой.
Сочетанная патология носа и глотки
Константин Баранов:
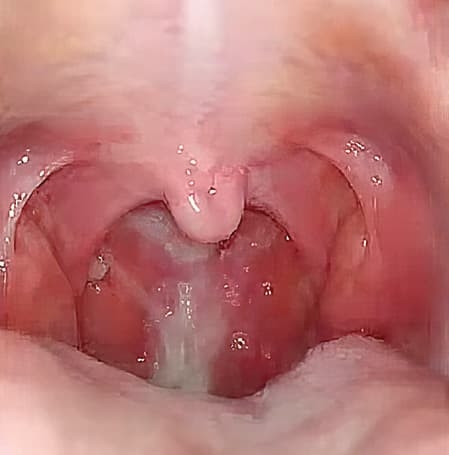
Рисунок 4. Эндоскопическая картина тонзиллофарингита. Патология полости носа очень часто сочетается с воспалением небных миндалин, структур задней стенки глотки, в таких случаях при отоскопии отмечаем стекание слизистого и гнойного отделяемого по задней стенке глотки (см. рис. 4).
Терапия сочетанной воспалительной патологии полости носа и глотки включает назначение антибактериальных, противовирусных средств. При выборе топических препаратов желательно отдавать предпочтение средствам, обладающим антибактериальными и антисептическими свойствами. Ребенку назначается симптоматическая и общеукрепляющая терапия, полноценная диета с исключением твердой и горячей пищи.
Для детей, при отсутствии навыков полоскания горла и опасности аспирации при рассасывании таблеток, предпочтительна форма спрея. Однако до 2–3 лет спрейную форму следует использовать крайне осторожно, учитывая, что рефлексогенные зоны у маленького ребенка находятся высоко в гортани, есть риски активного рефлекторного ларингоспазма. Поэтому топические препараты назначаются детям с 2,5–3 лет.
Константин Баранов сообщил, что в сезон отпусков и после возвращения из поездок в жаркие страны в любое время года часто и у детей, и у взрослых выявляются острый мононуклеоз, сочетанные инфекции, связанные с поражением лор-органов вирусом герпеса, вирусом Коксаки. Особому риску подвержены пациенты с хроническим тонзиллитом.
Патология наружного уха

Рисунок 5. Фурункул наружного слухового прохода.Фурункул наружного слухового прохода вызван в большинстве случаев Staphylococcus aureus. Клиническая симптоматика: лихорадка, выраженная боль, tragus-симптом (болезненность при нажатии на козелок или оттягивании ушной раковины). Лечение: местная и системная антибактериальная и противовоспалительная терапия, в стадии абсцедирования — вскрытие и дренирование фурункула (см. рис. 5).
Отогематома — патология наружного уха при травмах. На травмированной ушной раковине отмечаются гиперемия, отек, умеренно выраженный болевой синдром. Пациенту накладывается давящая повязка, назначается АБ-терапия (профилактическая). В некоторых случаях проводят пункцию и аспирацию крови.
Отогематома может перейти в выраженный воспалительный процесс. Поэтому если после травмы меняется цвет ушной раковины, объем, появляется какая-либо флуктуация, необходимо в экстренном порядке обращаться к врачу.
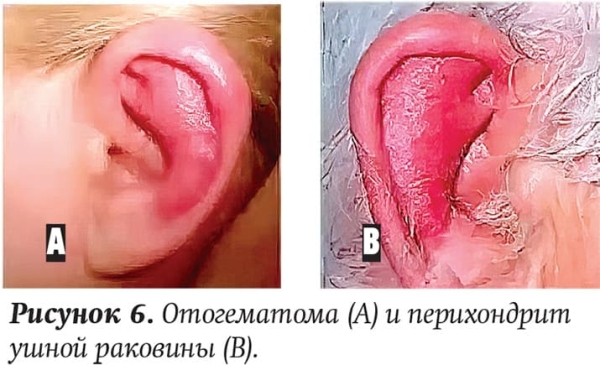
Перихондрит ушной раковины — ограниченное или диффузное воспаление надхрящницы, которое может развиться при инфицированной травме или распространении инфекции при гнойном отите (см. рис. 6). Отмечаются выраженная гиперемия, отек, интенсивный болевой синдром, повышение температуры. В лечении применяется местная и системная АБ-терапия, а также вскрытие и дренирование пораженного участка.
Диффузный наружный отит. Этиология: бактериальная (синегнойная палочка, кокки) и/или грибковая инфекция. Вся кожа наружного слухового прохода вовлекается в воспалительный процесс с гиперемией и отеком, наружный слуховой проход сужен, при отоскопии не всегда видна барабанная перепонка. Признаки инфильтрации кожи, присутствие частичек слущенного содержимого беловатого цвета в слуховом проходе.

Рисунок 7. Диффузный наружный отит.Клиническая симптоматика: боль, иногда зуд, tragus-симптом, реактивный отек заушной или периаурикулярной областей, отделяемое из наружного слухового прохода (в зависимости от возбудителя). Лечение: туалет наружного слухового прохода, местная и системная антибактериальная, противовоспалительная, в некоторых случаях противогрибковая терапия (см. рис. 7).
Константин Баранов:
При неосложненных наружных отитах, как правило, достаточно местных лекарственных средств в виде ушных капель. Золотым стандартом является ципрофлоксацин, особенно при наличии такого тяжелого патогена, как синегнойная палочка. Часто для купирования выраженного воспалительного процесса в наружном слуховом проходе требуется кортикостероид. Комбинация антибиотика широкого спектра действия и кортикостероида (ушные капли) позволяет уже через несколько дней ликвидировать отек, инфильтрацию и боль в ухе. При выраженных признаках воспаления возможна микст-инфекция, т. е. присутствие и бактериальных, и грибковых возбудителей, тогда в дополнение назначается противогрибковое средство.
Инородные тела и серные массы
Константин Баранов:
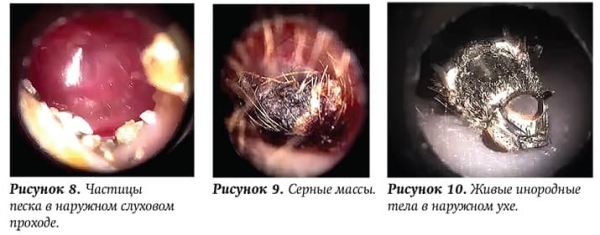
После путешествий и отдыха нередко при проведении отоскопии обнаруживаем у детей частицы песка в наружном слуховом проходе. Бывает, по этой картинке даже можем предположить, куда пациент ездил, потому что песок по-разному выглядит (см. рис. 8). В большинстве случаев такая ситуация неопасна и не требует какого-либо лечения. Физиология нижнечелюстного сустава такова, что во время жевания сотрясается слуховой проход и инородные частички постепенно выходят наружу вместе с серой. При большом количестве песка можно провести щадящее промывание.
Во время купания и попадания внутрь уха воды накопившиеся серные массы могут разбухать (см. рис. 9) вплоть до полного перекрытия слухового прохода, вызывать дискомфорт и сильные болезненные ощущения. Специалист посоветовал перед поездкой на море детям, склонным к повышенному серообразованию, закапывать сероразжижающие капли, а лучше промыть наружный слуховой проход.
Константин Баранов:
Бывает, что приводят ребенка с жалобами на неприятные ощущения в ухе, как будто там что-то шуршит, движется. При отоскопии обнаруживаем в слуховом проходе насекомых (обычно членистоногих) (см. рис. 10). Рекомендуется ввести какой-либо масляный раствор, можно разбавленный спиртовой раствор, что приводит к гипоксии и гибели насекомого. После того как пациент перестает ощущать движения внутри уха, активно промываем слуховой проход с помощью шприца 20 мл или шприца Жане, чтобы вымыть инородное тело.
Воспалительные заболевания среднего уха
Повышенная частота воспаления среднего уха у детей связана с анатомией слуховой трубы: у ребенка она более широкая и короткая.
Острый средний отит. В течении этого заболевания можно выделить несколько стадий: острый евстахиит (тубоотит), катаральное воспаление, неперфоративная стадия гнойного воспаления, репаративная стадия. Каждое из этих состояний имеет хорошо выраженную картинку при отоскопии.
Константин Баранов:

Евстахиит (патология слуховой трубы, соединяющей носоглотку со средним ухом), как правило, характеризуется только отечными реакциями в полости носа, носоглотке, слуховой трубе, повышенной сосудистой инъекцией барабанной перепонки (см. рис. 11).
Воспалительных изменений обычно не наблюдаем. А вот при остром среднем катаральном отите присутствуют выраженная гиперемия барабанной перепонки и признаки активного воспалительного процесса (см. рис. 12).
При дальнейшем прогрессировании и развитии гнойной формы отита может произойти перфорация барабанной перепонки с прорывом гноя, который начинает оттекать в наружный слуховой проход (см. рис. 13). Эта стадия требует максимально активного лечения, в т. ч. незамедлительного назначения системной АБ-терапии, если она не была назначена ранее.
Показанием для этиотропной системной АБ-терапии является сохранение симптомов и боли в ухе более 72 часов, а у детей до 2 лет ее следует назначать даже при катаральной форме отита.
В лечении острого среднего отита применяется комплексная терапия: туалет носа (у маленьких детей — обязательно с принудительным удалением отделяемого) и наружного слухового прохода (антисептиком), сосудосуживающие средства (деконгестанты), интраназальные глюкокортикостероиды, муколитическая, секретолитическая, секретомоторная терапия (особенно у маленьких детей при невозможности удалить густой назальный секрет), топическая противовоспалительная, АБ-терапия, топический антисептик. По показаниям — системная АБ-терапия.
Константин Баранов:
В российских клинических рекомендациях при лор-патологии препаратами выбора являются незащищенные аминопенициллины. Однако исходя из собственного опыта нашей кафедры и отделения мы все же рекомендуем при патологии среднего уха начинать лечение с защищенных аминопенициллинов либо рассматривать цефалоспорины 2-го или 3-го поколения в пероральной форме. При аллергии (неанафилактической) на пенициллины — рассматривать назначение детям или макролидов, или антибиотиков фторхинолонового ряда.
При назначении местных комбинированных противовоспалительных средств в виде ушных капель, промывании наружного слухового прохода антисептическими растворами обязательно следует учитывать состояние барабанной перепонки, при ее перфорации многие средства нельзя использовать.
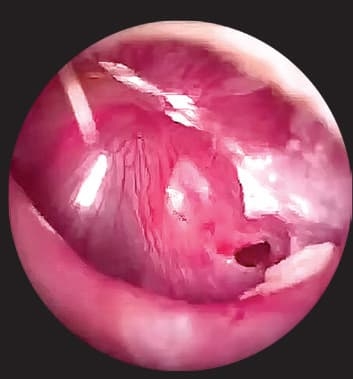
Рисунок 14. Барабанная перепонка при остром среднем отите после парацентеза.При неперфоративных гнойных отитах выполняется парацентез (прокол) барабанной перепонки с целью дренирования гнойного содержимого из барабанной полости, что заметно улучшает состояние пациента и помогает быстрее восстановиться (см. рис. 14).
Манипуляция проводится оториноларингологом в условиях стационара. Показаниями являются: стойкая фебрильная лихорадка, интоксикация, болевой синдром, выбухание барабанной перепонки с просвечиванием гнойного содержимого барабанной полости, а также внутричерепные отогенные осложнения (сепсис, мастоидит или подозрение на него, отогенный парез лицевого нерва, гематотимпанум).

Рисунок 15. Мастоидит, антрит у ребенка. При наблюдении ребенка с острым средним отитом всегда следует оценивать заушную область. Если присутствуют оттопыренность ушной раковины, выраженная гиперемия, отечность, признаки воспаления со стороны заушной области, необходимо исключить риски мастоидита или антрита (см. рис. 15).
Экссудативный средний отит. Характеризуется наличием в барабанной полости серозно-слизистого выпота, возникает на фоне нарушения дренажной и вентиляционной функции слуховой трубы. Часто встречается после купания и ныряния, когда вода через полость носа устремляется в слуховую трубу и попадает за барабанную перепонку.
Пациент жалуется на заложенность в ухе, снижение слуха, ощущение переливания жидкости. При отоскопии барабанная перепонка серая, с инъецированными сосудами по ходу рукоятки молоточка, часто видны пузырьки воздуха (см. рис. 16). Требуется активное лечение: муколитики, противоотечные, сосудосуживающие назальные препараты. Проводится санация полости носа, околоносовых пазух, носоглотки, продувание слуховых труб, катетеризация слуховой трубы с введением муколитиков, эндауральный лекарственный электрофорез с растворами ферментов, муколитиков, йодида калия.
Буллезный средний отит. Протекает с высокой температурой, болью в ухе. В этиологии преобладают вирус гриппа, Chlamydiа pneumoniae, Mycoplasma pneumoniae.
Константин Баранов:
При отоскопии виден шарик на барабанной перепонке (см. рис. 17). Это не свидетельствует о наличии гноя за барабанной перепонкой, но буллезный средний отит лечится по всем канонам среднего отита.
Гематотимпанум — излияние крови в барабанную полость при неповрежденной барабанной перепонке, которая при этом имеет темно-синюю или черно-синюю окраску (см. рис. 18).
Константин Баранов:
Если хоть раз при отоскопии увидишь такую картинку, то потом уже ни с чем не спутаешь. Причины такого состояния совершенно разные. Это может быть, например, при носовых кровотечениях, когда кровь из полости носа или носоглотки через слуховую трубу попадает за барабанную перепонку. Иногда при сильном кашле или чихании происходит разрыв мелких сосудов слизистой оболочки барабанной полости.
Также при разрыве барабанной перепонки как во время травм, так и вследствие гнойного отита. Кроме того, гематотимпанум возникает при таких серьезных травмах, как перелом височной кости или основания черепа. В любом случае требуется максимальная настороженность и активное лечение. В условиях стационара проводится пункция барабанной перепонки, отсасывание крови, введение в барабанную полость кортикостероидов.
Травмы барабанной перепонки
Константин Баранов:
Повреждения барабанной перепонки нередко встречаются после некорректного использования обычной ушной палочки. Во время отпусков на море, активных игр на воде, ныряний возможен разрыв барабанной перепонки, при проведении отоскопии в таких случаях видим щелевидный разрыв, подобная картина наблюдается и при баротравме.
Всегда имеется риск инфицирования барабанной полости, поэтому таким пациентам назначается местная АБ-терапия — ушные капли комбинированного действия, разрешенные к применению при перфорации барабанной перепонки. В случае инфицирования и развития посттравматического воспалительного процесса лечение проводится по всем принципам ведения пациентов с острым средним отитом.
Источник: medvestnik.by
Комментарии закрыты.