Периферический вестибулярный синдром

Фото носит иллюстративный характер. Из открытых источников.
Периферический вестибулярный синдром
К периферическому вестибулярному синдрому относятся спонтанные патологические реакции (сенсорные, моторные и вегетативные), качественно специфичные для органа равновесия, возникающие при отсутствии внешних раздражителей и обусловленные нарушением функционирования лабиринта, ампулярного аппарата, преддверия, ганглия, корешка VIII пары черепно-мозговых нервов. Наиболее часто пациенты с периферическим вестибулярным синдромом предъявляют жалобы на головокружение, нарушение равновесия, сужение полей зрения, тошноту, рвоту и другие симптомы.
Современное состояние вопроса

Виктория Лисоцкая, заведующая отделением слухопротезирования РНПЦ оториноларингологии.Головокружением называют иллюзорное ощущение движения тела или окружающего пространства. Оно может сочетаться с другими симптомами, такими как тошнота, рвота, атаксия. Различают центральное и периферическое головокружение. Периферическое связано с поражением лабиринта внутреннего уха или вестибулярной части преддверно-улиткового нерва. Центральное головокружение может быть обусловлено поражением вестибулярных ядер ствола головного мозга, мозжечка, проводящих путей, коры больших полушарий головного мозга (см. табл. 1).
В соответствии с последними научными публикациями приступ головокружения в основном обусловлен изменением функциональных взаимосвязей между симпатической и парасимпатической нервной системой в сторону преобладания функции парасимпатической системы. Эти изменения сопровождаются сосудодвигательными нарушениями во внутреннем ухе с повышением проницаемости стенок сосудов и последующим увеличением количества эндолимфы в вестибулярном аппарате.
При остром начале приступа периферического головокружения пациенты ощущают движение предметов в сторону больного уха, в эту же сторону направлен и нистагм, в стадии угнетения — в противоположную сторону. Продолжительность приступов может колебаться от минут до нескольких часов, недель и даже месяцев.
Периферическое головокружение всегда сопровождается спонтанным нистагмом — клоническим, горизонтальным или горизонтально-ротаторным, разной интенсивности, степени, ассоциированным с гармоничным отклонением туловища и рук в сторону медленного компонента. Зачастую периферическое вестибулярное головокружение является односторонним процессом и может сопровождаться нарушением слуха с вовлеченной стороны.
Согласно литературным источникам, головокружение может быть вызвано большим количеством этиологических факторов, таких как нарушение обмена веществ, заболевания сердечно-сосудистой системы, новообразования различного генеза и др. Около трети пациентов, обращающихся к оториноларингологам, отмечают различные типы головокружения.
Среди причин обращения к врачам разных специальностей головокружение составляет 3–4 %. По данным Yardley L. (1998), при опросе более 20 тысяч человек в возрасте от 18 до 64 лет выяснилось, что за последний месяц более 20 % испытали головокружение, из них свыше 30 % страдали головокружением на протяжении более 5 лет. При опросе тысячи человек старше 65 лет о наличии головокружения сообщили 30 % респондентов.
Таблица 1. Основные различия между центральным и периферическим вестибулярным головокружением.

Классификация
Головокружение
1. Невестибулярное (центрального генеза).
2. Вестибулярное (центрального генеза, периферического генеза):
2.1 cо слуховыми нарушениями;
2.2 без слуховых нарушений;
3. Системное.
4. Несистемное (см. табл. 2).
Таблица 2. Классификация головокружения, основанная на субъективном восприятии пациентом окружающей среды.
Кодирование по МКБ-10
Нарушения вестибулярной функции (H 81):
Диагностика
Вестибулярный аппарат имеет многочисленные анатомические и функциональные связи, поэтому при раздражении его возникают различные рефлексы: сочетанное отклонение глаз, нистагм, компенсаторная остановка глаз, головокружение, тошнота, рвота, нарушение равновесия. Исследование вестибулярной функции начинается с визуальной оценки направления и степени выраженности спонтанного нистагма.
Нистагм (nystagmus) — непроизвольное, быстрое, ритмичное колебательное движение глаз с наличием хотя бы одной медленной фазы. Патологические формы нистагма имеют много причин, но обычно являются результатом заболеваний, влияющих на периферический вестибулярный аппарат, ствол мозга, мозжечок и реже передние проводящие зрительные пути или центральные гемисферы.
Нистагм может быть продолжительным или эпизодическим. Эпизоды нистагма могут возникать спонтанно только при определенных положениях взгляда или в определенных условиях просмотра либо могут быть вызваны особыми маневрами.
Нистагм характеризуется многочисленными феноменологическими признаками, большинство которых связано с конкретными лежащими в основе патологическими механизмами. Специфические формы нистагма имеют специальные названия, основанные на комбинации этих атрибутов.
Алгоритм оценки нистагма
1. Начальная точка положения взгляда, начальная точка положения головы, начальная точка отсчета относительно полукружных каналов.
2. Бинокулярность: моноокулярный, бинокулярный.
3. Конъюгация (содружественность): содружественное движение глаз, неконъюгированное движение глаз, дизъюнктивное движение глаз (когда два глаза спонтанно одновременно двигаются в разных направлениях).
4. Скорость: частота, амплитуда, оценивается фаза медленного компонента.
5. Форма волны.
6. Частота.
7. Амплитуда.
8. Интенсивность.
9. Временный профиль (временные характеристики).
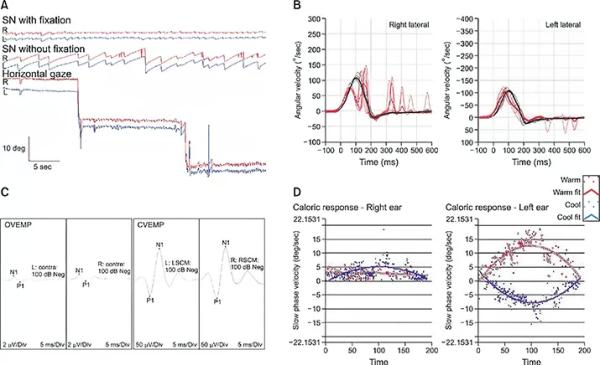
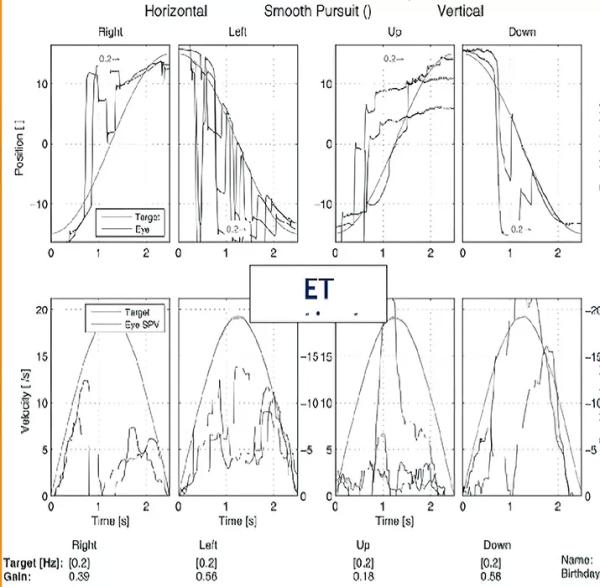
10. Возраст первого проявления (см. рисунок).

Рисунок. Регистрация электронистагмографии и видеоокулографии.
Источник: T. Шахин, Р. Йилмаз, М.К.Акбостанчи. Саккадические и плавные расстройства преследования при эссенциальном треморе: Видеоокулографическое исследование [аннотация]. Mov Disord. 2020; 35 (дополнение 1). Дата обращения 12 ноября 2021 года.

В соответствии с International Classification of Vestibular Disorders (Международная классификация вестибулярных расстройств) выделяют:
Для диагностики периферического вестибулярного синдрома рекомендованы следующие тесты:
1. Оценка вестибулоокулярного рефлекса.
2. Хит-тест. Диагностика проводится при закрытых глазах и интенсивных встряхиваниях головы после 20 секунд интенсивных вращений. При возникновении более 4 саккад за 10 секунд — поражение периферического отдела вестибулярного анализатора.
3. Проба Хальмаги. Пациент фиксирует взор на переносице расположившегося перед ним врача и поворачивает голову в одну и другую сторону (15° от средней линии). В норме фиксированные глаза не поворачиваются вслед за головой. При периферической вестибулопатии — коррекционные саккады. При центральной вестибулярной дисфункции с изолированными системными головокружениями — тест отрицателен.
4. Тест де Клейна. Пациент поворачивает голову с закрытыми глазами на 90° в левую сторону. Оценивается нистагм. Повтор в противоположную сторону. Для диагностики унковертебрального артроза, синдрома позвоночной артерии.
5. Тест Дикса — Холлпайка. Пациент в положении сидя поворачивает голову в сторону пораженного лабиринта. Врач резко укладывает его в горизонтальное положение. При каналолитиазе заднего полукружного канала — нистагм с латентным периодом до 15 секунд, направленный к нижележащему уху с ротаторным компонентом (длительность до 40–50 секунд).
6. Калорические пробы. В норме через 25–30 секунд возникает горизонтально-ротаторный нистагм. При вливании холодной жидкости — направление нистагма в противоположную исследуемому уху сторону (ампулофугальный ток эндолимфы), теплой — в сторону исследуемого уха (ампулопетальный ток эндолимфы).
7. Прессорная проба.
8. Фланговая походка.
9. Оценка устойчивости в позе Ромберга.
10. Электронистагмография.
11. Видеонистагмография.
При оформлении медицинской документации допустима следующая запись в медицинской карте амбулаторного либо стационарного больного: «При проведении функциональных вестибулярных тестов спонтанный и провокационный нистагм не выявлен. Калорический нистагм в пределах нормы (25–30 секунд). В позе Ромберга устойчив. Пальценосовую пробу выполняет без интенции. Фланговая походка по средней линии.
Заключение: на момент осмотра вестибулярная функция не изменена».
Терапия
Лечение приступа головокружения осуществляется в зависимости от этиологического фактора.
Купирование острого приступа осуществляется врачом-оториноларингологом, неврологом при обращении пациента на амбулаторном и стационарном этапах.
При невозможности купирования на амбулаторном этапе оказания медицинской помощи приступа периферического головокружения показана госпитализация в оториноларингологическое отделение, при центральном головокружении показано стационарное лечение в отделении неврологии.
Патогенетическое лечение:
Хирургическое лечение показано при фистуле лабиринта и дегисценции переднего полукружного канала в зависимости от степени выраженности, частоты, длительности приступа головокружения; а также при наличии нейроваскулярной активности у пациентов с вестибулярной пароксизмией.
Источник: medvestnik.by
Комментарии закрыты.