Сработает ли «антивирус» для COVID-19?

Фото носит иллюстративный характер. Из открытых источников.
Сработает ли «антивирус» для COVID-19?
Возможно ли, что в терапии COVID-19 открывается новая важная глава, задается вопросом журнал Science. Фармацевтическая компания Pfizer заявила об оптимистических результатах испытаний перорального препарата для лечения на ранней стадии инфекции, вызванной SARS-CoV-2, прием которого в течение трех дней с момента появления первых симптомов позволил сократить число госпитализаций на 89 %. Это противовирусное средство — ингибитор протеазы, хорошо изученный класс препаратов, который произвел революцию в борьбе с ВИЧ и имеет известные показатели безопасности.
Правила игры меняются?
Сообщение от Pfizer последовало за другими многообещающими новостями о лечении COVID-19: в Великобритании в начале ноября одобрена противовирусная таблетка от Merck, работающая по другому механизму (блокатор РНК-полимеразы, дублирующей вирусный геном). Ученые говорят, что если препараты от Pfizer и Merck войдут в арсенал средств по борьбе с пандемией, они могут стать весьма мощным оружием для предотвращения серьезных симптомов COVID-19 и помочь пациентам быстрее избавиться от вируса, что, безусловно, также снизит передачу.
Однако следует оговориться, что в исследовании препарат от Pfizer (торговое название паксловид) пока проверялся только на 1 200 невакцинированных участниках.
В пресс-релизе сообщается, что 3 из 389 человек с подтвержденным COVID-19 (0,8 %), принимавших его в качестве противовирусной терапии в течение 3 дней, были госпитализированы, по сравнению с 27 из 385 (7 %) в группе плацебо. Семеро пациентов из тех, кто получал плацебо, впоследствии умерли, и ни один из тех, кто получал таблетки Pfizer. Статистическая значимость этих результатов весьма высока (р <0,0001).
Разработчики считают, что лексредство также может помочь тем, кто был вакцинирован, но столкнулся с прорывной инфекцией. В своем пресс-релизе компания Pfizer заявила, что не было отмечено никаких заметных побочных эффектов, связанных с ее лекарством-кандидатом. Риск госпитализации при раннем приеме паксловида снижается примерно на 89 %.
Начать противовирусную терапию в течение 3 дней после появления симптомов заболевания может быть затруднительно, поэтому в когорты испытуемых включили более крупную группу, которая начала терапию в течение 5 дней после появления симптомов.
Там 6 участников из 607 принимавших противовирусные препараты (1 %) были госпитализированы (ни один не умер), по сравнению с 41 из 612 (6,7 %) в группе плацебо (умерли 10 человек).
Помимо того, что они не были привиты, все участники имели по крайней мере одно заболевание (СД, ССЗ, хроническая патология легких и др.), которое подвергало их более высокому риску тяжелого течения COVID-19. Эффективность препарата при относительно позднем начале лечения — 85,2 %.
Вакцинация теперь не единственный тренд?
Врачи и ученые в целом согласны с тем, что препараты, которые наносят вред SARS-CoV-2 непосредственно и на ранних стадиях инфекции, имеют решающее значение для завершения пандемии COVID-19, но при этом подчеркивают, что такие методы терапии не должны заменять вакцины в качестве первой линии защиты. В течение многих месяцев лечение на ранних стадиях заболевания состояло из базового домашнего ухода: большое количество жидкости, покой и безрецептурные лексредства — жаропонижающие или лекарства для облегчения симптомов. Работающий противовирусный препарат действительно мог бы стать настоящим прорывом.
Среди взрослых с высоким риском тяжелого течения COVID-19 частота случаев госпитализации снижается почти в 10 раз (по сравнению с группой плацебо).
Моноклональные антитела, блокирующие поверхностные белки SARS-CoV-2, могут замедлить заражение вирусом новых клеток, но их применение затруднено из-за стоимости, доступности и способа введения.
Антитела в коктейле
Антитела, произведенные в лаборатории из клеток, взятых у выздоровевших людей, и предназначенные для воздействия только на один конкретный белок — в данном случае на белок вируса SARS-CoV-2, — называются моноклональными. Они прикрепляются к вирусу и не дают ему проникать и реплицироваться в клетках человека. Моноклональные антитела уже успешно используются в современной медицине, в частности, для терапии онкологических и воспалительных заболеваний. Считается, что они вызывают меньше нежелательных эффектов, чем плазма выздоравливающих, которая содержит множество различных антител.
В отчетах Cochrane отслеживаются исследования по установлению эффективности моноклональных антител, специфичных для COVID-19, в лечении коронавирусной инфекции, многие из которых не завершены. Могут применяться в комбинациях: например, бамланивимаб/этесевимаб, касиривимаб/имдевимаб. Введение препаратов разрешается до 7-го дня от начала заболевания. Применение моноклональных антител, направленных на S-белок коронавируса, разрешено только в условиях стационара.
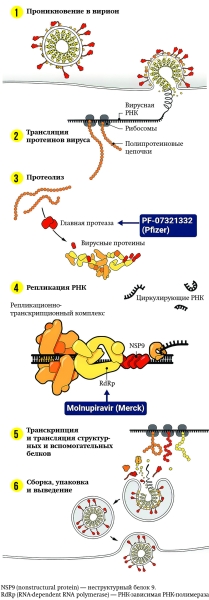
Кандидат, предложенный Pfizer, работает внутри инфицированной клетки; он блокирует ферменты, называемые протеазами, которые обычно действуют на ранних этапах жизненного цикла вируса, помогая ему размножаться (см. рисунок). Многие ингибиторы протеазы одобрены для лечения ВИЧ, и препарат Pfizer на самом деле имеет почти 20-летнюю историю. Ученые разработали версию этого соединения еще в 2003 году, чтобы блокировать протеазу в коронавирусе SARS-CoV, вызывающем тяжелый острый респираторный синдром, — «двоюродном брате» SARS-CoV-2.
Затем эпидемия атипичной пневмонии утихла, и компания отложила разработку продукта на неопределенное время. Но с приходом нынешней пандемии вспомнила о ней, вернулась к исследованиям и обнаружила, что она может останавливать репликацию SARS-CoV-2 в клетках человека. Кстати, ранняя версия, протестированная около года назад, вводилась внутривенно.
На самом деле подход Pfizer включает два различных препарата: разработанный компанией оригинальный ингибитор протеазы SARS-CoV-2, известный как PF-07321332, и антиретровирусный препарат от ВИЧ ритонавир, который тоже является ингибитором протеазы и часто используется в комбинации с ингибиторами вирусных протеаз, повышая их эффективность.
Компания добавила ритонавир в схему лечения, когда перешла с внутривенного введения на пероральную форму. Это потребовалось, потому что в форме таблеток ингибитор протеазы метаболизировался слишком быстро и расщеплялся организмом прежде, чем мог эффективно вывести вирус из строя. При приеме одновременно с низкой дозой ритонавира он дольше сохраняется в организме и действие его усиливается — именно ритонавир поддерживает высокую концентрацию ингибиторов в крови как можно дольше.
При совместном приеме ритонавир помогает предотвратить действие ферментов, расщепляющих «антивирус» Pfizer, сохраняя его неповрежденным в организме, чтобы у него было время выполнить свою работу. В текущем исследовании пациенты принимали 6 таблеток в день: 2 противовирусные и одну таблетку ритонавира утром и по той же схеме на ночь.
Схема также проходит испытания в двух дополнительных исследованиях, результаты которых пока не объявлены. В одном из них принимают участие люди со стандартным риском развития тяжелой формы COVID-19, в том числе вакцинированные; в другом таблетки предлагаются в качестве профилактического лечения людям, если у кого-то из членов их семьи получен положительный результат теста на коронавирус.
Взаимодействует с активным центром главной протеазы
PF-07321332 нацелен на протеазу SARS-CoV-2-3CL (она же главная протеаза, 3CLpro) — фермент, необходимый коронавирусу для репликации.
Геном SARS-CoV-2 содержит на 5′-конце две перекрывающиеся открытые рамки считывания (ORF1a и ORF1b), которые кодируют полипротеины — pp1a и pp1ab. Чтобы получились активные белки коронавируса, эти полипротеины расщепляются протеазами — 3CLpro проводит расщепление по 11 сайтам, папаин-подобная протеаза (PLpro) — по 3 сайтам. В результате образуются 16 зрелых неструктурных белков, в том числе и РНК-зависимая РНК-полимераза (RdRp) — фермент, который копирует вирусный геном. 3CLpro — цистеиновая протеаза с двумя N-концевыми доменами, между которыми находится активный участок с каталитической парой аминокислотных остатков His-Cys. Паксловид связывается с остатком цистеина (Cys145).
Одна из веток клинического исследования пройдет в России 12 ноября клинические испытания паксловида стартовали в России, они продлятся до марта 2023 года. Участвовать в исследованиях могут только те, кто контактировал с людьми, заразившимися COVID-19. Подобные испытания сейчас проводятся параллельно сразу в нескольких странах. Всего в испытаниях по всему миру должны принять участие 7 тысяч человек, из них 90 в России. Если местные власти одобрят препарат, то компания выведет его на рынки всех этих государств.
В конечном итоге, по мнению ученых, комбинации лекарств могут быть ключом к лечению ранних форм COVID-19; то, что молнупиравир и ингибиторы протеазы действуют на вирус по-разному, может сделать их объединение вместе мощной стратегией, если устойчивость к одному из них станет широко распространенной. В настоящее время для лечения ВИЧ и гепатита С используются такие комбинации. Невероятно перспективно подумать о том, как сочетание пероральных противовирусных препаратов, которые сейчас появляются в мире, может изменить траекторию пандемии.
Альберт Бурла, главный исполнительный директор Pfizer:
С более чем 5 миллионами смертей и бесчисленным числом жизней, затронутых этой разрушительной болезнью во всем мире, существует острая необходимость в вариантах лечения, спасающих жизнь.
Подавляющая эффективность, достигнутая в нашем недавнем клиническом испытании паксловида, и его потенциал в удержании людей от госпитализации подчеркивает важность роли, которую пероральные противовирусные препараты могут сыграть в битве с COVID-19. Наш кандидатный пероральный противовирусный препарат, если он будет одобрен регулирующими органами, может спасти жизни пациентов, снизить тяжесть протекания COVID-19 и исключить до 9 из 10 госпитализаций.
Когда лекарство будет доступно пациентам?
По рекомендации Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) и независимых экспертов фармкомпания Pfizer, убедившись, что сомнений в эффективности и безопасности препарата нет, намерена в ближайшее время получить разрешение на экстренное применение и начать массовое производство. К концу года планируется выпустить не менее 180 тысяч доз, в 2022 году объемы производства составят 50 млн доз.
Pfizer заключила соглашения о предварительной закупке с несколькими странами, ведутся переговоры еще с 90 государствами. Компания планирует применить дифференцированный подход: богатые страны будут платить больше, бедные — меньше. Для стран с высоким уровнем дохода цена будет приблизительно такой же, как у Merck, — 600–700 долларов за 5-дневный курс, для остальных стран цена будет такой, чтобы «препятствий для доступа к лекарству» не было.
Merck к концу года планирует выпустить около 10 млн курсов, в следующем — 20 млн и уверяет, что у нее есть контракт с рядом стран. Исследователи Гарвардского университета считают, что цена курса молнупиравира может составить 20 долларов, если он будет выпускаться на заводах третьих стран, где делаются дженерики, — у Merck уже есть соглашение о производстве препарата с 8 индийскими компаниями. Со временем его стоимость может снизиться до 7,7 доллара за курс. По данным Reuters, ВОЗ планирует снабжать бедные страны этиотропным лекарством от коронавируса (название лекарства, правда, не уточняется) по 10 долларов за курс.
«Сокрушитель» вируса?
Компании Merck и Ridgeback Biotherapeutics объявили о своем противовирусном препарате молнупиравир (примечательно, что название препарат получил в честь Мьельнира — молота скандинавского бога Тора: от сканд. Mjцllnir — «сокрушитель»), который вдвое снизил количество госпитализированных добровольцев.
Регулятор Великобритании MHRA (Агентство по контролю за лекарственными средствами и изделиями медицинского назначения) одобрил молнупиравир для людей с легкой или умеренной степенью тяжести COVID-19 и по крайней мере одним фактором риска (ожирение, ХБП, СД и т. д.), а также пожилого возраста (старше 60 лет). Консультативный комитет Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) решение пока не вынес.
Препарат эффективнее принимать на ранних стадиях болезни. Агентство рекомендовало применять его после получения положительного теста на COVID-19 и не позднее 5 дней после появления симптомов. По данным MHRA, после использования препарата на 50 % снижается риск госпитализации или смерти взрослых людей из группы риска с легкой и средней формой COVID-19.
Молнупиравир, аналог нуклеозида (аналог «кирпичика» нуклеиновой кислоты, которая используется вирусом для строительства собственного генома, но при этом он «неправильный») подавляет репликацию некоторых РНК-вирусов, «обманным» путем мешая их «сборке». После орального приема препарат проникает в молекулы РНК, которые получились в результате репликации, в виде одного из нуклеотидов (см. рисунок). И уже во время следующего размножения происходит явление, которое называется таутомерия — когда молекула находится в форме двух изомеров в определенном равновесии. В результате в вирусе появляются мутации. С каждым циклом размножения они начинают накапливаться.
Отмечается, что препарат не привлекает внимание защитных систем вируса и все мутации до определенного момента происходят незаметно. В итоге геном вируса накапливает множество случайных мутаций, которые серьезно меняют его, и он перестает работать как прежде, в первую очередь прекращает размножаться или выстраивать вирусную оболочку.
Однако некоторые эксперты опасаются, что в долгосрочной перспективе широкое использование препарата может стимулировать появление дополнительных вредоносных вирусных вариантов.
МИР всем нам!
Завершилась вторая фаза клинических исследований этиотропного противовирусного препарата «МИР-19» (расшифровывается как «малая интерферирующая РНК») для лечения COVID-19.
Препарат предназначен для профилактики и лечения коронавирусной инфекции через ингаляционное или интраназальное введение. Разработчик — Институт иммунологии ФМБА России — заверяет, что у препарата не обнаружено побочных эффектов и он уменьшал вирусную нагрузку в клеточных культурах в 10 тысяч раз.
В состав препарата входят два компонента, действующее вещество — малые интерферирующие РНК, и пептид-носитель. Действие основано на механизме РНК-интерференции и малых интерферирующих РНК (миРНК, или siRNA) — коротких молекулах, которые связываются с РНК вируса, подавляя трансляцию генов и синтеза белков. В мире существует несколько препаратов, основанных на этой технологии, например, патисиран — направлен на угнетение производства определенных белков у пациентов с генетическими заболеваниями.
Глава НИЦЭМ им. Н. Ф. Гамалеи Александр Гинцбург заявил, что уже ведется разработка препарата на основе антител для лечения коронавирусной инфекции, и анонсировал их испытания на начало 2022 года.
Источник: medvestnik.by
Комментарии закрыты.